Icléia Siqueira Barreto
Códigos de topografia
C30.3 Cavidade nasal (septo, assoalho, parede lateral, vestíbulo)
C31.0 Seio maxilar
C31.1 Seio etmoidal (direito e esquerdo)
C31.3 Seio esfenoidal
C31.2 Seio frontal
I. Identificação e resumo clínico
II. Dados clínicos relevantes
- Sintomas e duração ___________________
- Diagnóstico clínico e de exames de imagem ___________________
- Tratamentos prévios
- Quimioterapia
- Radioterapia
- Outros (especificar) ___________________
- Biópsias prévias (especificar) ___________________
- Outras informações relevantes ___________________
III. Procedimento cirúrgico
- Biópsia incisional
- Biópsia excisional
- Ressecção (especificar o tipo)
- Maxilectomia parcial
- Maxilectomia radical
- Dissecção dos linfonodos cervicais (especificar) ___________________
- Outros (especificar) ___________________
- Não especificado
IV. Exame macroscópico
IV.1 Integridade do espécime
- Intacto
- Fragmentado
IV.2 Recebimento do espécime
- A fresco
- Fixado em formalina
- Outro (especificar) ___________________
IV.3 Tamanho do espécime (maiores dimensões) ___ x ___ x ___ cm
IV.4 Tamanho do tumor ___ x ___ cm, com espessura de ___ cm*
* Dimensões adicionais (caso haja mais que uma parte) ___ x ___ x ___ cm
IV.5 Lateralidade do espécime
- Direita
- Esquerda
- Mediana
- Não especificada
IV.6 Sítio do tumor
- Cavidade nasal
- Septo
- Assoalho
- Parede lateral
- Vestíbulo
- Seio(s) paranasal (is), maxilar
- Seio(s) paranasal (is), etmoidal
- Seio(s) paranasal (is), esfenoidal
- Outros (especificar) ___________________
- Não especificado
IV.7 Focalidade do tumor
- Foco único
- Bilateral
- Multifocal (especificar) ___________________
IV.8 Tamanho do tumor
Dimensão máxima ___ cm*
* Dimensões adicionais ___ x ___ cm
- Não pode ser determinado
IV.9 Descrição macroscópica do tumor
- Padrão
- Polipoide
- Exofítico
- Endofítico
- Ulcerado
- Séssil
- Outro (especificar) ___________________
- Extensão macroscópica do tumor (especificar) ___________________
V. Exame microscópico
V.1 Tipo histológico
V.1.1 Carcinomas da cavidade nasal e dos seios paranasais
- Carcinoma epidermoide e variantes
- Ceratinizante
- Não ceratinizante (células cilíndricas, células transicionais)
- Carcinoma adenoescamoso
- Carcinoma escamoso basaloide
- Carcinoma epidermoide papilífero
- Carcinoma sarcomatoide
- Carcinoma verrucoso
- Carcinoma linfoepitelial (não nasofaríngeo)
- Carcinoma deficiente em SMARCB1 (INI1)
- Carcinoma indiferenciado sinonasal
- Carcinoma NUT (carcinoma NUT da linha média, com rearranjos do gene NUTM1)
- Carcinoma adenoide cístico símile, associado ao Papiloma Vírus Humano (HPV)
- Adenocarcinoma sinonasal (não glândula salivar)
- Tipo intestinal
- Tipo papilífero
- Tipo colônico
- Tipo sólido
- Tipo mucinoso
- Tipo misto
- Tipo não intestinal
- Baixo grau
- Alto grau
- Tipo intestinal
- Carcinoma de glândulas salivares menores
- Carcinoma de células acinares
- Carcinoma adenoide cístico
- Adenocarcinoma, SOE
- Baixo grau
- Grau intermediário
- Alto grau
- Carcinoma ex-adenoma pleomórfico
- Adenocarcinoma de células claras
- Carcinoma epitelial-mioepitelial
- Carcinoma mucoepidermoide
- Baixo grau
- Grau intermediário
- Alto grau
- Carcinoma mioepitelial
- Carcinoma oncocítico
- Adenocarcinoma polimorfo
- Clássico (especificar grau)
- Cribriforme
- Carcinoma do ducto salivar
- Carcinoma secretório
- Carcinomas neuroendócrinos
- Carcinoma neuroendócrino de pequenas células
- Carcinoma neuroendócrino de grandes células
- Melanoma maligno mucoso
- Outro (especificar) __________________
- Carcinoma, tipo não determinado
V.2 Grau histológico (aplicável apenas para carcinoma epidermoide) *
- N0 – Não aplicável
- GX – Não pode ser acessado
- G – Bem diferenciado
- G2 – Moderadamente diferenciado
- G3 – Pouco diferenciado
- Outro (especificar) __________________
* Nota: Para graduação de carcinomas de glândulas salivares, ver Capítulo 5 – Neoplasias das glândulas salivares.
V.3 Extensão microscópica do tumor (especificar) __________________
V.4 Margens cirúrgicas
- Não podem ser avaliadas
- Comprometidas por carcinoma invasivo
- Especificar orientação __________________
- Comprometidas por carcinoma in situ ou displasia de alto grau (moderada ou intensa)
- Especificar orientação __________________
- Livres de carcinoma invasivo e de epitélio atípico (carcinoma in situ ou displasia de alto grau)
- Especificar orientação__________________
- Distância da menor margem (em relação ao carcinoma invasivo ou in situ/displasia de alto grau) ___ mm
- Não aplicáveis
V.5 Efeito do tratamento
- Não identificado
- Presente
- Indeterminado
V.6 Invasão vascular linfatica
- Não identificada
- Presente
- Indeterminada
V.7 Invasão perineural
- Não identificada
- Presente
- Indeterminada
V.8 Achados patológicos adicionais
- Não identificados
- Carcinoma in situ
- Displasia epitelial (especificar) __________________
- Estudos complementares
- Especificar tipo(s)__________________
- Especificar resultado(s)__________________
V.9 Linfonodos (extensão extranodal)
- Não identificada
- Indeterminada
- Presente
VI. Diagnóstico final (exemplo)
–Produto de maxilectomia radical, supramesoestruturas à direita, com exenteração orbitária homolateral:
Carcinoma epidermoide moderadamente diferenciado, vegetante e ulcerado do seio maxilar direito, medindo 3,5 x 3,0 x 2,0 cm, com espessura de 1,5 cm, comprometendo a parede posterior óssea do seio maxilar, assoalho da órbita e fossa pterigoide.
Margens cirúrgicas e globo ocular livres de neoplasia.
Presença de invasão carcinomatosa perineural.
Invasão carcinomatosa angiolinfática não detectada.
Estadiamento patológico: pT3, pNX, pMX.
VII. Classificação patológica pTNM
A classificação se aplica somente para carcinoma.
VII.1 Descritores TNM (Tabela 1)
T-Tumor primário
- pTX – tumor primário não pode ser avaliado
- pT0 – Não há evidência do tumor primário
- pTis – Carcinoma in situ
pT-Seio Maxilar
- pT1 – Tumor limitado à mucosa antral, sem erosão ou destruição óssea
- pT2 – Tumor que causa erosão ou destruição óssea, incluindo extensão para o palato duro e/ou meato nasal médio, exceto extensão à parede posterior do seio maxilar e lâminas pterigoides
- pT3 – Tumor que invade qualquer uma das seguintes estruturas: osso da parede posterior do seio maxilar, tecidos subcutâneos, assoalho ou parede medial da órbita, fossa pterigoide ou seios etmoides
- pT4 – Doença local moderadamente avançada ou localmente muito avançada
- pT4a – Doença local moderadamente avançada- tumor que invade qualquer uma das estruturas que se seguem: conteúdo anterior da órbita, pele da região malar, lâminas pterigoides, fossa infratemporal, lâmina cribriforme, seio frontal ou esfenoide
- pT4b – Doença local muito avançada- tumor que invade qualquer uma das seguintes estruturas: ápice da órbita, dura-máter, cérebro, fossa craniana média, outros nervos cranianos que não o da divisão do trigêmeo (V2), nasofaringe ou clivus
Nota: o uso do sufixo m deverá ser colocado no estadiamento patológico, para designar a presença de tumores primários sincrônicos, da seguinte forma: pT(m)NM.
pT – Tumor primário – cavidade nasal e seio etmoide
- pT1 – Tumor restrito a uma das sublocalizações da cavidade nasal ou seio etmoidal, com ou sem invasão óssea
- pT2 – Tumor que envolve duas sublocalizações de uma única localização ou que se estende para uma localização adjacente, dentro do complexo naso-etmoidal, com ou sem invasão óssea
- pT3 – Tumor que se estende à parede medial ou assoalho da órbita, seio maxilar, palato ou lâmina cribriforme
- pT4a – Doença moderadamente avançada; tumor que invade qualquer uma das seguintes estruturas: conteúdo anterior da órbita, pele do nariz ou mucosa jugal, extensão mínima para a fossa craniana anterior, lâminas pterigoides, seios frontal ou esfenoide
- pT4b – Doença local muito avançada; o tumor invade qualquer uma das seguintes estruturas: ápice da órbita, dura-máter, cérebro, fossa craniana média, outros nervos cranianos que não o da divisão do nervo trigêmeo (V2), nasofaringe, clivus
pN – Linfonodos regionais*
- pNX – Linfonodos regionais não podem ser avaliados
- pN0 – Ausência de metástases em linfonodos regionais
- pN1 – Metástases em um único linfonodo homolateral ≤ 3 cm, em sua maior dimensão e sem para extensão extranodal
- pN2 – Metástases como especificado a seguir, em N2a, N2b ou N2c
- pN2a – Metástase em um único linfonodo homolateral > 3 cm, mas ≤ 6 cm, em sua maior dimensão, sem extensão extranodal
- pN2b – Metástases em múltiplos linfonodos homolaterais, todos ≤ 6 cm, em sua maior dimensão, sem extensão extranodal
- pN2c- Metástases em linfonodos bilateriais ou contralaterais todos ≤ 6 cm, em sua maior dimensão, sem extensão extranodal
- pN3a- Metástases em linfonodo > 6 cm, em sua maior dimensão, sem extensão extranodal
- pN3b- Metástases em linfonodo > 3 cm em sua maior dimensão, com extensão extranodal ou múltiplos homolaterais, ou qualquer linfonodo (s) contralateral (ais) ou bilateral (ais), com extensão extranodal
Nota: O exame histológico de amostras provenientes de esvaziamento cervical seletivo, deverá incluir 10 ou mais linfonodos. O exame histológico proveniente de esvaziamento cervical radical modificado deverá incluir 15 ou mais linfonodos.
- pM – Metástases à distância
- pM0 – Ausência de metástase a distância
- pM1 – Metástase à distância- Especificar sítio(s), se conhecido(s) _____________________
VII.2 Melanoma de mucosa (em cabeça e pescoço) (Tabela 2)
pT – Tumor primário
- pT3 -Tumor limitado à mucosa e/ou submucosa (doença mucosa)
- pT4a – Doença moderadamente avançada. Tumor envolvendo tecidos moles profundos, cartilagem, osso ou pele adjacente
- pT4b – Doença muito avançada. Tumor envolvendo cérebro, dura-máter, base do crânio, nervos cranianos inferiores (IX, X, XI, XII), espaço mastigatório, artéria carótida, espaço pré-vertebral ou estruturas mediastinais
Nota: Melanomas são tumores agressivos, assim sendo, T1 e T2 são omitidos, como são omitidos os estádios I e II.
pN – Linfonodos regionais
- pNX – Linfonodos regionais não podem ser avaliados
- pN0 – Ausência de metástases em linfonodos regionais
- pN1 – Presença de metástase para linfonodo regional
Notas:
- pN0: o exame histológico do produto de linfadenectomia regional deverá incluir 6 ou mais linfonodos. Caso os linfonodos sejam negativos, mas o número de linfonodos não for cumprido, classifica-se como pN0.
- Até o presente momento, o papel da extensão extranodal é desconhecido e não foi incorporado a esta classificação.
pM – Metástases à distância
- M0- Sem metástases à distância
- M1- Metástases à distância- Especificar sítio(s), se conhecido(s) ___________________
Tabela 1 Grupos prognósticos para todos os carcinomas, exceto melanoma maligno mucoso.
| Estádio | T | N | M |
| 0 | Tis | N0 | M0 |
| I | T1 | N0 | M0 |
| II | T2 | N0 | M0 |
| III | T1, T2, T3 T3 |
N1 N0 |
M0 M0 |
| IVA | T1, T2, T3 T4a |
N2 N0, N1, N2 |
M0 M0 |
| IVB | T4b Qualquer T |
Qualquer N N3 |
M0 M0 |
| IVC | Qualquer T | Qualquer N | M1 |
Tabela 2 Grupos prognósticos para melanoma maligno mucoso.
| Estádio | T | N | M |
| III | T3 | N0 | M0 |
| IVA | T4a T3, T4a |
N0 N1 |
M0 |
| IVB | T4b | Qualquer N | M0 |
| IVC | Qualquer T | Qualquer N | M1 |
VIII. Considerações gerais
VIII.1 Procedimentos macroscópicos
As peças cirúrgicas devem ser fixadas em formalina a 10%, durante uma noite e, após sua fixação, devem ser orientadas, com descrição de todas as estruturas anatômicas que constituem o espécime. As margens cirúrgicas devem ser pintadas com tinta nanquim e identificadas, inclusive as margens ósseas, que devem ser previamente descalcificadas, e posteriormente submetidas a processamento histológico. Peças complexas podem necessitar de auxílio dos cirurgiões, para melhor orientação anatômica, o que pode facilitar a representação das margens, a localização do tumor e sua relação com estruturas vizinhas. Dessa forma, a comunicação direta entre o patologista e o cirurgião é de fundamental importância para uma boa descrição macroscópica.
VIII.2 Descrição
Informar a localização e as dimensões do tumor, descrever suas características macroscópicas (polipoide, exofítico, endofítico, ulcerado, séssil ou outro padrão macroscópico), estruturas comprometidas pelo tumor, sua extensão e distância em relação às margens cirúrgicas. Estas devem ser representadas, após pintura prévia. Realizar secções do tumor e sua relação com estruturas adjacentes, incluindo a área de invasão mais profunda e mucosa ou pele normal (se aplicável). Os fragmentos das margens cirúrgicas devem ser cortados longitudinalmente, para mostrar a relação do tumor com a margem (Figura 1). Fragmentos paralelos à margem cirúrgica, em forma de fita, devem ser realizados apenas para as margens distantes do tumor.
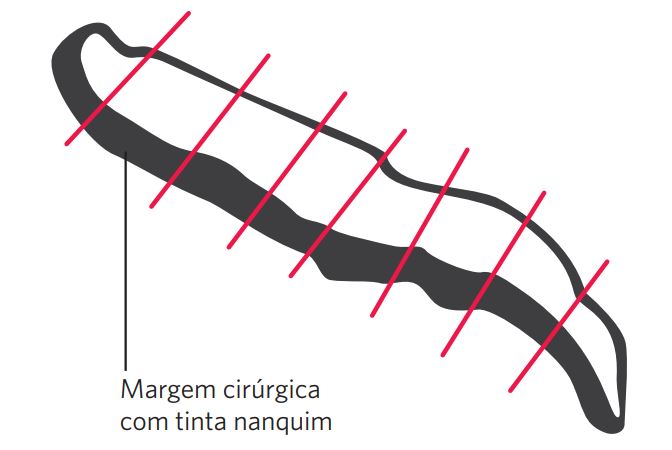
Figura 1 Cortes longitudinais de margem cirúrgica próxima ao tumor. Nota-se margem cirúrgica pintada em preto.
VIII.3 Aspectos anatômicos regionais e morfologia dos tumores dos seios paranasais e cavidade nasal
A região sinonasal é acometida por diversas neoplasias que surgem nesta localização. Ocorrem, em ordem decrescente de frequência: seios maxilares, cavidade nasal, seios etmoidal, frontal e esfenoidal. Nas duas últimas localizações, as neoplasias são raras. Os carcinomas sinonasais com frequência são diagnosticados tardiamente e quase sempre evoluem com extensa destruição óssea. Os carcinomas da cavidade nasal ocorrem mais comumente na região do vestíbulo e parede lateral e, raramente, no septo. Podem estender-se à parede medial do antro, aos seios etmoidais, à órbita, à porção óssea anterior do crânio e ao lábio superior.
Entre as neoplasias epiteliais malignas da região sinonasal e cavidade nasal, o carcinoma epidermoide é o tipo histológico mais comum; portanto, como nos demais sítios, deve ser graduado em: bem, moderadamente e pouco diferenciado. Também é recomendado informar, no exame histológico, a medida da espessura do tumor, as estruturas envolvidas pela neoplasia e a presença ou a ausência de invasão vascular e invasão perineural. Esta última (neurotropismo) é um fator preditivo prognóstico importante do câncer na região da cabeça e do pescoço. A invasão perineural está associada a prognóstico pobre, no que se refere ao controle da doença locorregional, bem como a metástases para linfonodos regionais.
Para finalidade de estadiamento, o complexo nasoetmoidal é dividido em dois sítios: cavidade nasal e seios etmoidais. Estes, por sua vez, são divididos em duas sublocalizações: direita e esquerda, separados pelo septo nasal (lâmina perpendicular do etmoide). A cavidade nasal é dividida em quatro sublocalizações: septo (Figura 2), assoalho, parede lateral e vestíbulo.
A localização da lesão mucosa, assim como a sua extensão dentro do seio maxilar, tem importância diagnóstica. Um plano conectando o canto medial do olho ao ângulo da mandíbula, representado pela linha de Ohngren, é usado para dividir o seio maxilar em porções anteroinferior (infraestrutura) e posterossuperior (supraestrutura). As neoplasias da região anteroinferior estão associadas a melhor prognóstico. Em geral, estas se disseminam inferiormente para o processo alveolar ou sulco gengivobucal e, anteriormente, para tecidos moles da bochecha, abaixo do zigoma, ou medialmente para a cavidade nasal e o palato duro. Neoplasias que acometem a região posterossuperior (supraestrutura) geralmente estão associadas a prognóstico pobre, refletindo a invasão de estruturas críticas, como órbita, seios etmoidal e esfenoidal, lâmina cribriforme, base do crânio, espaço pterigoide, zigoma e infratemporal.
O estado dos linfonodos cervicais é o único fator prognóstico mais importante, do câncer do trato aerodigestivo. No esvaziamento cervical, é necessário descrever as estruturas presentes no espécime (conforme relatado no Capítulo 7 – Carcinoma da laringe), separar os níveis linfonodais e descrever para cada nível os seguintes dados: número total de linfonodos, tamanho do maior linfonodo, quantos têm aspecto neoplásico e se há propagação tumoral além da cápsula linfonodal. Todos os linfonodos macroscopicamente negativos deverão ser analisados completamente. Em contrapartida, linfonodos macroscopicamente positivos, podem ser representados parcialmente e sempre deverá ser reportado no laudo, se há ou não extensão extranodal pela neoplasia. Sempre que possível, deve-se representar os linfonodos com pequena quantidade de tecido adiposo adjacente. Em relação às metástases para linfonodos regionais, estas são incomuns em neoplasias dos seios paranasais e cavidade nasal. Metástases à distância ocorrem comumente nos pulmões; no entanto, o envolvimento ósseo pode ocorrer.
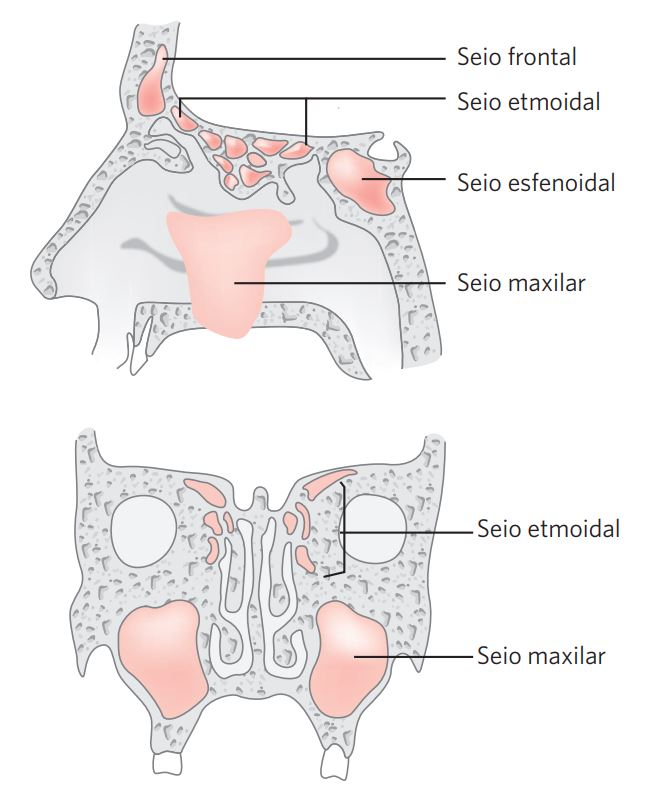
Figura 2 Sítios de origem dos tumores dos seios paranasais.
VIII.4 imuno-histoquímica
Os seguintes painéis imuno-histoquímicos podem ser aplicados às principais neoplasias que acometem os seios paranasais e a cavidade nasal:
- Marcadores epiteliais (citoqueratinas) podem ser utilizados para auxílio diagnóstico na investigação de casos suspeitos de carcinoma epidermoide; porém, o diagnóstico usualmente é morfológico; O carcinoma epidermoide não ceratinizante mostra positividade difusa para citoqueratinas (incluindo CK5/6), para p63 e p40. Mostra positividade nuclear para SMARCB1 (INI1) e é negativo para marcadores neuroendócrinos, S100 e NUT1; O diagnóstico do carcinoma sarcomatóide é baseado na identificação no componente de carcinoma epidermoide invasivo ou epitélio displásico associado. A imuno-histoquímica, pode auxiliar no diagnóstico, utilizando-se pan citoqueratinas, porém, a neoplasia pode ser negativa para este anticorpo, em mais que 30% dos casos nas áreas fusocelulares. A vimentina sempre é expressa neste tumor e pode haver expressão variável para S100, EMA, actina de músculo liso, actina HHF35, CK5/6, CK14 e CK17.
- O carcinoma indiferenciado sinonasal é positivo intenso e difuso para pancitoceratinas (AE1/AE3), CK7, CK8 e CK19. Apresenta positividade variável para p63, menos de 50% dos casos são positivos para EMA, NSE e p53, e apenas raramente reatividade focal para sinaptofisina, cromogranina, CD56, proteína S100 e CD57 (Leu-7), mas é negativo para CK5/6, CK14 e CK4. Pode ser observada expressão aberrante de p53 e p16, em alguns casos.
- Os Carcinomas NUT devem ser incluídos entre as “neoplasias de células pequenas, redondas e azuis”. São neoplasias comumente positivas (positividade nuclear) difusamente para a proteína NUT, p63, p40 e pancitoqueratinas e CK5/6. Expressão para CD34 pode ocorrer em 55% dos casos. Ocasionalmente, pode ocorrer expressão para marcadores neuroendócrinos, p16 e até para TTF1 tem sido descrita; Dentre os diagnósticos diferenciais para esta neoplasia, devemos incluir neuroblastoma do olfatório, linfoma, carcinoma indiferenciado sinonasal e, também, melanoma.
- O carcinoma com características adenoide cístico-símile, é positivo nuclear forte e difuso para p16 e para citoqueratina (AE/AE3), nas células ductais e relativamente fraco para este marcador, nas células basaloides. Estas expressam um ou mais marcadores mioepiteliais (p63, calponina, S100 e/ou acina). CD117 (c-kit) é usualmente positivo nas células ductais, mas pode haver positividade difusa.
- O carcinoma com deficiência de SMARCB1 (INI-1) apresenta expressão imuno-histoquímica forte e difusa para citoqueratinas (AE1/AE3, CK5) e negatividade para SMARCB1 (INI1), actina, desmina e NUT-1. Pode ocorrer expressão variável para p16, sinaptofisina, p63, p40 e S100.
- Adenocarcinomas sinonosais tipo intestinal são positivos para pancitoceratinas, CK20 (acima de 86 % dos casos), CEA (expressão variável) CK7 (40 a 90% dos casos), CDX-2 (nuclear), vilina, claudinas, cromogranina, sinaptofisina e MUC2. Como a morfologia e a imuno-histoquímica são semelhantes àquelas do adenocarcinoma originado no trato gastrointestinal, deve-se sempre descartar metástase.
- Adenocarcinomas sinonasais não intestinais (baixo e alto graus) são positivos para pan citoqueratinas e CK7, porém são negativos para CK20, CDX2, vilina e claudinas. Usualmente, são negativos para p63, calponina, actina de músculo liso e marcadores neuroendócrinos.
- Os achados imuno-histoquímicos no carcinoma de células acinares são inespecíficos (positividade para citoceratina e positividade variável para vimentina e proteína S100).
- No carcinoma adenoide cístico, as células mioepiteliais são positivas para actina de músculo liso, p63, vimentina, calponina e citoceratina (em intensidade fraca), enquanto as epiteliais são positivas para citoceratinas (pancitoceratina, CK7, CK14, CK18, CK19), proteína S100, EMA e CEA. Além desses marcadores, o c-Kit (CD117) pode ser intensamente positivo no carcinoma adenoide cístico.
- O adenocarcinoma polimorfo apresenta perfil imuno-histoquímico variado (positividade para citoqueratina (expressão de CK7 em 100% dos casos), vimentina, proteína S100, CEA, EMA, GFAP e actina músculo liso, sugerindo uma composição celular complexa contendo células com feições epiteliais e mioepiteliais. Bcl-2 é super expresso na maioria dos casos. Mamoglobina é positiva em cerca de 67 a 100% dos casos. Positividade para p63 tem sido relatada em 100% dos casos e expressão para c-kit tem sido descrita em 60% dos casos.
- No carcinoma epitelial-mioepitelial, as células epiteliais são positivas para citoceratina, EMA e CAM 5.2, e as mioepiteliais para actina músculo liso, p63, calponina, CD10, vimentina e fracamente para citoceratina e EMA. O carcinoma mioepitelial é positivo para pancitoceratina e para pelo menos um marcador associado com diferenciação mioepitelial, entre eles, actina músculo liso, calponina, p63 e vimentina.
- O adenocarcinoma de células claras é positivo para citoceratinas e p63 e, tem expressão variável para proteína S100. A expressão de marcadores mioepiteliais, como calponina e actina músculo liso, deve ser negativa ou muito limitada.
- No carcinoma do ducto salivar, as células neoplásicas são positivas para citoceratinas, EMA e CEA. Muitos casos são positivos para: BRST-2, c-erb-B2 (cerca de 25 a 30% dos casos) e receptor de andrógeno. Proteína S100 é negativa.
- O carcinoma secretório é caracterizado imuno-histoquimicamente, por expressar proteína S100 e mamoglobina e ser DOG-1 negativo.
- Marcadores neuroendócrinos, como cromogranina, sinaptofisina, CD57 (Leu-7), NSE (enolase neurônio-específica) e CD56, bem como marcadores epiteliais (pan citoqueratinas e CAM 5.2), podem ser utilizados nos carcinomas neuroendócrinos sinonasais.
- Melanomas expressam proteína S100, vimentina e, variavelmente, HMB45 e Melan-A. CAM5.2 é raramente positivo.
VIII.5 Patologia molecular
- Dentre os fatores etiológicos do carcinoma epidermoide da região sinonasal e da cavidade nasal, a participação do HPV na carcinogênese ainda está para ser estabelecida. O HPV pode ser encontrado em alguns casos de carcinoma epidermoide, principalmente naqueles associados ao papiloma schneideriano invertido; HPV de alto risco está mais frequentemente associado ao carcinoma epidermoide não ceratinizante.
- Com relação ao carcinoma indiferenciado sinonasal, é comum não ser detectada a presença do vírus Epstein-Barr (EBV) no tumor, diferentemente da nasofaringe, na qual sua participação já é estabelecida como agente etiológico. Portanto, deve-se questionar o diagnóstico carcinoma indiferenciado sinonasal, caso haja a detecção de EBV ao estudo molecular; A participação do HPV na etiopatogênese o carcinoma indiferenciado sinonasal permanece incerta.
- No carcinoma NUT, é definido através de translocações envolvendo o NUT. Na maioria dos casos ocorre translocação cromossômica t (15:19), que resulta em fusão BRD4-NUTM1, a qual está presente em cerca de 66% dos casos. Estes rearranjos podem ser identificados através de hibridização in situ fluorescente (FISH) e por reação de cadeia de polimerase (PCR), por exemplo. As pesquisas para HPV e EBV são negativas nesta neoplasia.
- No carcinoma com características adenoide cístico símile, a PCR quantitativa confirma HPV de alto risco.
- O carcinoma com deficiência de SMARCB1 (INI-1) pode ser confirmado através do método de FISH. Mostra negatividade para HPV de alto risco, através de hibridização in situ ou PCR.
- Os adenocarcinomas sinonasais de tipo intestinal, podem apresentar mutação do KRAS em mais que 25% dos casos. Mutações de HRAS tem sido descrita em alguns estudos. Mutações de TP53 pode ser detectada em cerca de 14-44% dos casos; Em contrapartida, somente raros casos de adenocarcinomas sinonasais de tipo não intestinal tem sido estudados do ponto de vista molecular, tendo sido encontrada mutação de BRAF. Mutação de RAS não tem sido detectada nos raros estudos realizados.
- Dentre os carcinomas de glândulas salivares, o carcinoma secretório caracteriza-se por fusão dos genes ETV6-NTRK3; O carcinoma de células claras mostra consistente fusão dos genes EWSR1-ATF1.
Bibliografia
- Andreasen S, Kiss K, Mikkelsen H, et.al. An update on head and neck cancer: new entities and their histopathology, molecular background, treatment, and outcome. APMIS. 2018; 127: 240-64.
- Bishop JA. Newly described tumor entities in sinonasal tract pathology. Head Neck Pathol. 2016; 10: 32-31.
- El-Naggar AK, Chan JKC, Grandis JR, et al. World Health Organization Classification of tumors: pathology and genetics of head and neck tumors, 4nd ed. Lyon: IARC Press, 2017.
- Fard EV, Zhang S, Cai Z, et al. Sinonasal undifferentiates carcinoma clinicopathological spectrum and diagnosis reappraisal. Human Pathol. 2019; 89: 62-70.
- Kraus DH, Lydiatt WM, Patel SG, et al. Nasal cavity and paranasal sinuses. In: Edge SB, Greene FL, Byrd DR, Brookland RK, Washington MK, Gershenwald JE et al. AJCC cancer staging handbook. From the AJCC staging manual. 8th ed. Switzerland: Springer, 2017. p. 137-47.
- O’Sullivan B, Mason M, Asamura H, et al. TNM Classification of Malignant Tumors, 8th ed. Pondicherry: UICC, 2017.
- Thompson LDR, Wenig BM, Muller S, et al. Diagnostic Pathology Head and Neck, 2 nd Ed. Philadelphia: Elsevier, 2016.
- Thompson LDR. Imunohistology of head and neck lesions. In: Dabbs DJ. Diagnostic immunohistochemistry. Theranostic and genomic applications, 5nd ed. Philadelphia: Elsevier, 2019.
- Wening BM. Atlas of head and neck pathology. 3th ed. Philadelphia: Saunders Elsevier, 2016.
- Xu B, Aryeequaye R, Wang Lu, et al. Sinonasal carcinoma of salivary gland with high grade transformation: a case report of this under-recognized diagnostic entity with prognostic and therapeutic implications. Head and Neck Pathol 2018; 12: 274-8.
